- Barajar
ActivarDesactivar
- Alphabetizar
ActivarDesactivar
- Frente Primero
ActivarDesactivar
- Ambos lados
ActivarDesactivar
- Leer
ActivarDesactivar
Leyendo...
Cómo estudiar sus tarjetas
Teclas de Derecha/Izquierda: Navegar entre tarjetas.tecla derechatecla izquierda
Teclas Arriba/Abajo: Colvea la carta entre frente y dorso.tecla abajotecla arriba
Tecla H: Muestra pista (3er lado).tecla h
Tecla N: Lea el texto en voz.tecla n
![]()
Boton play
![]()
Boton play
![]()
99 Cartas en este set
- Frente
- Atrás
|
ANATOMÍA Y FISIOLOGIA DEL SISTEMA NEURO-ENDÓCRINO
|
El sistema neuro-endocrino es un conjunto de estructuras que forman al sistema endocrino y la parte del encéfalo dedicado a la emisión, control y transmisión de las sustancias que generan
|
|
SISTEMA ENDOCRINO
|
se encarga de la producción de hormonas en nuestro organismo, así como los órganos que las secretan, cuáles producen, cantidades y función de las misma
|
|
TIPOS DE GLÁNDULAS
|
--Glándulas Endocrinas : Secretan sus productos (hormonas) en el líquido intersticial que baña las células secretoras, No en conductos.
--Glándulas Exocrinas : Secretan sus productos en conductos que llevan las secreciones a cavidades corporales, al interior de un órgano o la superficie externa del cuerpo. |
LAS GLÁNDULAS ENDOCRINAS DEL CUERPO HUMANO
|
---Hipófisis o glándula pituitaria
--Glándula tiroides --Glándulas paratiroides --Glándulas suprarrenales --Glándula pineal --Tejido endocrino : hipotálamo, el timo, el corazón, el páncreas, el estómago, el hígado, el intestino delgado, los riñones, los ovarios, los testí*****, la placenta, |

HIPOTÁLAMO
|
Es una estructura nerviosa situada en la base del encéfalo, por debajo de los dos tálamos, y está constituido por múltiples conjuntos de neuronas formando diversos núcleos.
|

EL HIPOTÁLAMO SECRETA
|
❖La hormona liberadora de la tirotropina (TRH)
❖La hormona liberadora de las gonadotropinas (GnRH); ❖ La hormona liberadora de la corticotropina (CRH); ❖ La hormona liberadora (GHRH) de la hormona del crecimiento ❖ La hormona inhibidora (somatostatina, GHIH) de la hormona del crecimiento |

GLÁNDULA TIROIDES
|
Pesa entre 10-20 gramos y está localizada inmediatamente por debajo de la laringe y por delante de la tráquea. Tiene dos lóbulos que están conectados entre sí por una masa de tejido tiroideo llamado istmo y está muy vascularizada.
Secreta 2 hormonas que contienen yodo: la tiroxina (T4) y la triyodotironina (T3) |
|
GLÁNDULA PINEA
|
Es una pequeña estructura ubicada en el techo del diencéfalo, su principal función es la de regular los ritmos circadianos, tales como sueño-vigilia, secretar melatonina, hormona con fuerte efecto sobre la acción gonadal, además de oncostática, geroprotectora y antioxidante
|
|
GLÁNDULAS PARATIROIDES
|
Son 4, dos superiores y dos inferiores, y se encuentran situadas por detrás y muy próximas a la glándula tiroidesSon muy pequeñas, cada una tiene unos 6 mm de largo y el peso total de las cuatro es menor de 500 mg
segregar hormona paratiroidea o parathormona (PTH). |
|
GLÁNDULAS SUPRARRENALES
|
Son dos y cada una de ellas se encuentra situada sobre el polo superior de un riñón y pesa alrededor de 4 gr y se dividen en dos partes: la corteza y la médula
La corteza: secreta unas hormonas llamadas mineralocorticoides. hormonas llamadas glucocorticoides, secreta esteroides sexuales. los andrógenos (masculinos) y los estrógenos (femeninos) |

PÁNCREAS
|
Es una glándula alargada (12-15 cm) y un peso aproximado de 100 g. Está compuesto por tejido endocrino y exocrino
Cada islote pancreático se distinguen cuatro tipos celulares: Células alfa: Segregan glucagón Células beta: Segregan insulina Células delta: Segregan somatostatina |

GÓNADAS
|

Las hormonas sexuales se encargan de controlar el desarrollo de los órganos genitales, así como de la manifestación de los caracteres sexuales, tanto primarios como secundarios.
|

Hipertiroidismo
|

Ocurre cuando la glándula tiroides produce demasiada cantidad de hormona tiroidea. Esta afección también se conoce como tiroides hiperactiva.
|

Anatomía
|
-Una secreción excesiva da lugar a un estado hipermetabólico
-La función normal del tiroides consiste en la secreción de hormonas (T4 y T3) que influyen en procesos metabólicos -Respecto al tamaño glandular, éste puede aumentar (bocio) de manera uniforme o focal y se asocia con aument |

Anatomía
|
-Enfermedad de Graves. La enfermedad de Graves es un trastorno autoinmunitario que hace que el sistema inmunitario ataque a la glándula tiroides.
-Tiroiditis. Esta afección ocurre cuando la glándula tiroides se inflama. |
Cuadro clínico
|
Taquicardia, palpitaciones y fibrilación auricular
. • Insuficiencia cardiaca, disnea de esfuerzo, vasodilatación. - Disminución de la respuesta a la digita Debilidad y atrofia de la musculatura proximal. • Osteoporosis. |

Métodos de diagnóstico
|

-Hemoglobina (Hb), hematocrito (Hto), glucemia, transaminasas glutámico oxalacética (TGO) y glutámico pirúvica (TGP),
-Determinación de T3 total, T3 libre, T4 total, T4 libre y TSH. Índice T3 total-T4 total |

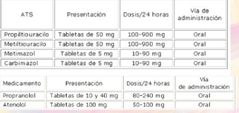
Tratamiento
|

antitiroideos por vía oral (carbimazol, metimazol, propiltiouracilo), que inhiben la formación de hormonas tiroideas
|

Tratamiento quirúrgico
|

La cirugía en el tiroides tiene unas indicaciones muy concretas: En la enfermedad de Grave
En el adenoma tóxico, cuando haya nódulos grandes, en pacientes menores de 20 años, en mujeres en edad fértil |

Crisis tirotoxica
|

Es una emergencia médica que consiste en una respuesta adrenérgica exagerada por aumento súbito de hormonas tiroideas circulantes en sangre o por aumento de su biodisponibilidad celular.
|

Etiologia
|

Oxigenoterapia: Ventimask 30%. Modificarlo en función de gasometría. Puede precisar IOT.
Vía periférica, preferiblemente con Drum y monitorización hemodinámica. Fluidoterapia: glucosalino 2500-3000 L/24 h. Considerar el aporte de potasio |

cuadro clinico
|

|
|
Tratamiento
|
Oxigenoterapia: Ventimask 30%. Modificarlo en función de gasometría. Puede precisar IOT.
Vía periférica, preferiblemente con Drum y monitorización hemodinámica. Fluidoterapia: glucosalino 2500-3000 L/24 h. Considerar el aporte de potasio |
|
Inmunología Básica
|

La inmunidad describe la capacidad de luchar contra las infecciones y requiere de un sistema inmune altamente funcional.
La respuesta inmune puede ser categorizada en 2 sistemas: inmunidad innata e inmunidad adquirida |
|
Barreras naturales de defensa
|

Son esencialmente la piel y las mucosas que actúan aislando al individuo del exterior .Sin embargo, también poseen capacidad bactericida y otros elementos defensivos propios debido a la presencia en estos tejidos de células inmunocompetentes.
|
|
Respuesta Innata
|

La respuesta innata, además, actúa de forma inespecífica, esto es frente a todos los gérmenes patógenos por igual .Entre las moléculas y factores que intervienen en la respuesta inmune innata se encuentran: las citocinas, principalmente de los tipos IL-1, 6. 7 y 15 que con sus acciones moduladoras influyen en los inflamatorios; las quimiocinas como son la IL-8 y el RANTES
|
|
Respuesta adaptativa
|
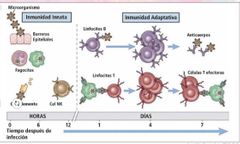
Este tipo de respuesta representa una tercera línea de defensa y se caracteriza por desarrollarse específicamente frente a las sustancias extrañas que la han inducido.
|
|
Respuesta Inmune humoral
|
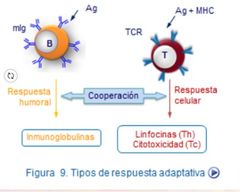
En ésta respuesta intervienen, como pieza central, los linfocitos B, que como se ha dicho anteriormente reconocen el antígeno a través de las inmunoglobulinas presentes en su membrana. Sin embargo, este estímulo no es suficiente para que se inicie la respuesta inmune humoral.
|
|
Patologías
|
Alergia y asma. Es una respuesta inmunitaria desproporcionada a sustancias
Inmunodeficiencia combinada severa (SCID). Esta causada por diferentes anomalías del sistema inmune, unas ligadas a los linfocitos B y otras a los T. |
|
Métodos de diagnostico
|

Test cutáneos de sensibilidad alérgica
Analítica de sangre. Punción lumbar Diagnóstico por imagen. Biopsias |
|
Tratamiento
|

Medicamentos. Algunas de estas enfermedades no tienen cura, pero es posible realizar un tratamiento farmacológico que ayude a controlar su evolución.
Fisioterapia. Ciertas enfermedades conllevan la necesidad de mantener sesiones continuas de fisioterapia rehabilitadora. Oxigenoterapia. Las enfermedades inmunodeficitarias que causan infecciones graves en los pulmón |
|
Diabetes
|

Es un trastorno que se caracteriza por hiperglicemia crónica debido a falta de secreción de insulina, falla en su acción o ambas alteraciones
|
|
Fisiopatología
|

|
|
Etiología
|
La DM se puede asociar a diversas complicaciones, que pueden ser agudas (metabólicas o infecciosas) o crónicas y éstas a su vez pueden ser micro o macrovasculares.
|
|
Clasificación Etiológica
|
La clasificación describe cuatro tipos según las posibles causas que originan esta enfermedad:
Diabetes tipo 1 (DM1) Diabetes tipo 2 (DM2) Diabetes gestacional (DG) Otros tipos de diabetes (OD). |
|
DIABETES TIPO 1
|
Enfermedad que se produce debido a destrucción de las células beta del páncreas, lo que lleva a deficiencia de insulina que puede ser leve al principio, pero evoluciona rápidamente hacia la carencia absoluta de la hormona.
|
|
Cuadro clínico
|
Los síntomas suceden rápidamente:
Aumento de la sed y la micción (orinar) Aumento del hambre Visión borrosa Fatiga Pérdida de peso inexplicable Cetoacidosis diabética (aliento con olor a fruta, piel seca o enrojecida, náuseas o vómitos, dolor de estómago, dificultad para respirar, problemas de atención o sentirse confundido) |
|
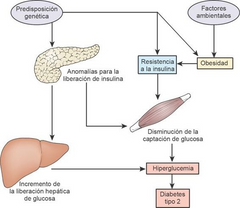
DIABETES TIPO 2
|
Se diagnostica cuando ya se ha producido una serie de trastornos. Los factores son: aumento del fibrinógeno; aumento del PAI-1; aumento de la proteína C reactiva; aumento de la presión arterial; aumento de los triglicéridos; disminución del colesterol HDL y glicemia en rango intermedio al igual se suman factores ambientales como obesidad, sedentarismo, tabaquismo y estrés, entre otros, se presentará la intolerancia a la glucosa o un estado prediabético y finalmente se desarrollará la DM2
|
|
Cuadro Clínico
|
La etapa inicial es asintomática.
Alteraciones en las vías metabólicas. Polidipsia (mucha sed), Poliuria (mucha orina), Polifagia (mucha hambre) Pérdida de peso. Con el paso de los años se desarrollan enfermedades del corazón, ceguera, enfermedades renales, problemas en los nervios y en las extremidades, entre otras complicaciones. |
|
DIABETES GESTACIONAL
|
Es una patología que ocurre durante el embarazo por distintos factores de riesgo asociados, como una manifestación de la alta prevalencia de obesidad, diabetes, malos hábitos alimenticios y sedentarismo, se diagnostica entre las 24 y las 28 semanas de embarazo. Desaparece después de la gestación.
|
|
Cuadro Clínico
|
Visión borrosa
Fatiga Infecciones frecuentes, incluyendo las de vejiga, vagina y piel Aumento de sed Incremento de la micción Náuseas y vómitos Pérdida de peso a pesar de un aumento del apetito. |
|
DIABETES MODY
|
The madurity onset diabetes of the young, se produce por una alteración genética en las células beta pancreáticas de patrón autosómico dominante, Se da en jóvenes hasta 25 años.
|
|
DIABETES LADA
|
Describe una forma de diabetes autoinmune en adultos, lentamente progresiva y susceptible de ser tratada inicialmente sin insulina.
|
|
Métodos de Diagnostico
|
Prueba de glucosa en plasma en ayunas
Prueba A1C , prueba de hemoglobina A1C, HbA1C, hemoglobina glicada o hemoglobina glicosilada. Prueba aleatoria de glucosa en plasma Prueba de sobrecarga oral de glucosa |
|
Tratamiento farmacológico
|
El tratamiento dietético, la práctica del ejercicio físico y el establecimiento de un plan de disciplina en el régimen y estilo de vida.
|
|
Fármacos que actúan sobre los niveles de insulina
|
Insulina en preparado subcutáneo:
Actúa rápidamente y durante un período corto. Solución cristalina, puede ser inyectada por cualquier vía, incluida la intravenosa. |
|
Estimulando la secreción de insulina por parte de las células beta de los islotes pancreáticos de Lagerhans
|
Sulfonilureas:
Produce por la unión a un receptor específico, provocando el bloqueo de los canales de potasio ATP-dependientes, Activa un sistema celular que causa desplazamiento de los gránulos secretores a la superficie celular, con expulsión de insulina al exterior por exocitosis. |
|
Estimulando la secreción de insulina por parte de las células beta de los islotes pancreáticos de Lagerhans
|
Meglitinidas.
Actúan de la misma manera que las sulfonilureas, pero se unen en otras zonas. |
|
Fármacos que disminuyen la secreción de glucosa
|
Disminuyen la glucogenólisis (liberación hepática) y neoglucogénesis (formación de glucosa a partir de otros sustratos como aminoácidos y glicerol).
Biguanidas.: Aumentan la sensibilidad a la insulina en el tejido periférico, principalmente en músculo. Metformina: tiene efectos favorables sobre los lípidos, con reducción de los triglicéridos, LDL y colesterol total. |
|
Fármacos que reducen la resistencia a la insulina en tejidos periféricos
|
Pertenecen al grupo de las tiazolidinadionas o glitazonas:
Actúan activando el receptor PPAR-gamma Reducen la resistencia a la insulina en tejidos periféricos, graso y muscular, aunque también hepático, inhibiendo la gluconeogénesis hepática. |
|
Fármacos que reducen la absorción de glucosa en el intestino
|
La fibra dietética es un conjunto de sustancias de origen vegetal que no pueden ser digeridas por el tracto digestivo humano.
La fibra soluble es la que presenta mayor efecto metabólico, reduciendo la absorción de glucosa y lípidos en el intestino. |
|
Intervenciones
|
Educación para la salud
Control de la glucemia Apoyo emocional Prevención y tratamiento de las complicaciones |
|
Diagnósticos de enfermería
|
Déficit de autocuidado r/c la falta de conocimiento sobre la enfermedad.
Riesgo de complicaciones microcardiovasculares r/c la hiperglucemia Dolor r/c complicaciones de la neuropatía diabética Lesión por presión en adultos r/c conocimiento inadecuado sobre las estrategias de prevención de lesiones por presión. m/p Perdida del grosor del tejido, dolor en los puntos de presión, perdida de espesor parcial de la dermis. Riesgo de Deterioro de la integridad cutánea r/c índice de masa corporal por encima del rango normal para edad y sexo . |
|
INSULINOTERAPIA
|
La insulina es un polipéptido de 51 aminoácidos dispuesto en dos cadenas, unidas por diferentes puentes disulfuro.
|
|
Estructura
|
La insulina es sintetizada a partir de un precursor de cadena única conocido como proinsulina, esta síntesis y su almacenamiento ocurren en el páncreas, especialmente en las células beta de los islotes de Langerhans.
|
|
Origen
|
Inicialmente las insulinas eran de origen animal. Bovino y porcino.
Tienen un perfil de acción biológico similar a la humana. Ha sido posible sintetizar la insulina humana dando lugar a la insulina semisintética. |
|
Tipos de Insulina
|
La industria farmacéutica a desarrollado estrategias para alargar o disminuir la duración de la acción de la insulina tratando de imitar el patrón de secreción endógena.
|
|
Secreción basal pulsatil:
|
Proporciona niveles constantes en ausencia de un estimulo secretor y su objetivo es reducir la liberación hepática de glucosa.
|
|
Secreción prandial:
|
Insulinas de acción corta que permiten las excursiones glucemicas porsprandiales.
|
|
Insulinas Basales
|
Cubren requerimientos continuos de insulina entre las comidas.
Entre ellas difieren en su inicio de acción, pico máximo, duración máxima y variabilidad de su absorción. |
|
Insulina neutral protamine Hagedorn
|
Insulina humana de acción intermedia.
Pico de acción máxima: entre 4 y 6 horas Duración efectiva: 12 horas. Administración: 1 o 2 dosis combinación fármacos orales. Inicio: Por las noches a la hora de dormir para reducir riesgo de hipoglucemia nocturna. Agitarla enérgicamente antes de su administración para garantizar homogenización y evitar variaciones en las unidades administradas y absorción. |
|
Insulina detemir
|
Análogo soluble que se obtiene de Saccharomyces cerevisiae por acido desoxirribonucleico recombinante, complejo que se une a la albumina.
Absorción: Lenta Duración de acción: Prolongada dependiente de la dosis. Es de 12 horas para dosis de 0,2 U/kg y de 20 horas para dosis de 0,4 U/kg. Administrar 2 dosis de determir para cubrir de forma adecuada 24 horas. Menor variabilidad de absorción. |
|
Insulina glargina
|

Análogo de la insulina se obtiene por ADN recombinante de Escherichia coli que se ha sustituido asparagina por glicina.
Inicio de acción: Lento que el de la NPH. Perfil de Acción : Suave, sin picos Duración de acción: Prolongada de hasta 18-24 horas. Menor variabilidad en su absorción que a NPH. Administración: Una vez al día a cualquier hora pero todos los días a la misma hora. |
|
Insulina glargina biosimilar
|

Medicamento semejante a la insulina glargina U-100.
Perfil de acción: Similar y eficacia equivalente. Esta sujeta a un programa de comunicación de efectos adversos atribuibles a esta insulina. |
|
Insulina glargina U-300
|

Formulación de glargina con una concentración de 300 U/ml.
Reducción de volumen de inyección a 1/3 con superficie de precipitado mas pequeña, da liberación de glargina mas sostenida y un perfil farmacodinámico y farmacocinético mas plano y prolongado. Menor riesgo de hipoglucemias (nocturnas) con reducción de hemoglobina glucosilada y cambios en el peso. Dosis inicial: Pacientes DM tipo 2- 0,2 U/kg.. Si se cambia insulina glargina (1 o 2 veces al día) o de insulina basal una vez al día a glargina U-300 una vez al día. |
|
Insulina degludec
|

Análogo de la insulina Saccharomyces cerevisiae.
deleción del último aminoácido de la cadena B y la adición de un ácido glutámico unido desde la LysB29 al ácido graso hexadecanoico. Secreción estable y semivida superior a 24 horas. Duración mayor es de 42 horas con variabilidad 4 veces menor que la glargina U-100. Acción prolongada. Administración diaria y a la misma hora. Pero sus características permiten una alta flexibilidad. Periodos de tiempo entre 2 dosis que van desde 8 horas hasta un max de 48 horas. |
|
Insulinas Prandiales
|

Insulinas de acción corta
Permiten controlar excursiones glucémicas posprandiales. Replican el facto fisiologico de secreción de insulina regular y la ingesta de hidratos de carbono. |
|
Insulina rápida
|

Insulina regular o insulina cristalina.
Insulina humana no incluye sustancias que retarden su absorción. Tras la inyección subcutánea, inicia a los 30 min Pico máximo: Entre 2 y 4 horas. Duración máxima: 6 horas. Se puede pautar cada 6 horas antes de las 3 comidas junto con insulina retardada por la noche o antes de una o varias de las 3 comidas principales, añadida a una pauta de base de insulina retardad en una o 2 dosis. Concentración de 100 U/ml y otras se disponen en viales para su uso con jeringa convencional. |
|
Análogos Ultrarrápidos
|

Insulinas lispro, aspart y glusina. Perfil de acción y eficacia clinica similar.
|
|
Insulina Lispro:
|

Se ha modificado el orden de los aminoacidos prolinalisina en posiciones 28 y 29 de la cadena B
|
|
Insulina Aspart:
|

Se ha sustituido la prolina por acido aspártico en la posición 28 de la cadena B.
|
|
Insulina glusina:
|

Se ha sustituido la asparagina por lisina en la posición 3 de la cadena B y la lisina por glutamato en la posición 29.
|
|
Insulinas premezcladas
|

Aportan un componente basal y oro prandial todas en concentración de 100 U/ml.
Se obtiene mediante un mezcla de una insulina intermedia e insulina regular o con un análogo ultrarrápido en el mismo dispositivo de inyección. Presentaciones disponible de insulina prandial 25,30,50 y 70% Ofrece acción mixta, prandial e intermedia, permite su uso en dos inyecciones al día. Presenta mayor riesgo de hipoglucemia. La mezclas deben agitarse antes de su uso para homogenizar la dilución, con lo que adquieren una apariencia turbia y así disminuir variaciones en la cantidad de insulina administrada. |
|
Tipos y perfil de acción
|

|
|
“Alteraciones en la tiroides “
|
Glándula endocrina regula el metabolismo del organismo por medio de hormonas tiroideas.
Situada debajo de la nuez de Adán, sobre la tráquea Pesa entre 15 y 30 gr, formada por 2 lóbulos en forma de mariposa a ambos lados de la tráquea. |
|
Tiroides
|
Glándula endocrina regula el metabolismo del organismo por medio de hormonas tiroideas.
Situada debajo de la nuez de Adán, sobre la tráquea Pesa entre 15 y 30 gr, formada por 2 lóbulos en forma de mariposa a ambos lados de la tráquea. |
|
Anatomía
|
Presenta forma de mariposa y compuesta por dos lóbulos conectados por el istmo.
Situada en la parte anterior del cuello, a la altura de las vertebras C5-T1 . Yace sobre a tráquea rodeándola hasta el esófago. Irrigada por dos arterias: Tiroidea superior y tiroidea inferior. Drena flujo venoso por tres venas: tiroidea superior, tiroidea media y vena tiroidea inferior. |
|
Fisiología
|
Contribuye en la producción de hormonas tiroideas llamadas: tiroxina y triyodotironina. ( t4-t3).
Su secreción la controla la tirotropina (TSH), la cual secreta la adenohipófisis. Regulan el metabolismo e influyen en el crecimiento y funcionabilidad de otros sistemas del organismo . Yodo componente esencial para a producción de estas hormonas, Una ausencia o secreción excesiva produce alteraciones en el metabolismo. |
|
Bocio
|
Se refiere al agrandamiento anormal de la glándula tiroides. (No necesariamente indica que la glándula este funcionando mal.) Indica que hay una condición que esta provocando un crecimiento anormal.
|
|
Cáncer de Tiroides
|
Es un tipo de cáncer que tiene origen en la glándula tiroides. Se origina cuando las células comienzan a crecer sin control superando en numero a las células sanas.
|
|
Nódulos Tiroideos
|
Bultos solidos o llenos de liquido que se forman dentro de la tiroides.
La mayoría no son graves y no presentan síntomas. Algunos nódulos pueden crecer lo suficiente como para hacerse visibles o dificultar la respiración y deglución. Pueden producir tiroxina adicional. La mayoría de nódulos cancerosos crecen lentamente. Puede ser agresivo con nódulos firmes, fijos. |
|
Tiroiditis
|
Inflamación de la glándula tiroides.
Causa daño y destrucción lenta y crónica de las células tiroideas. Caída en los niveles de hormona tiroidea en la sangre, fatiga , aumento de peso, estreñimiento, piel seca, depresión y poca tolerancia al ejercicio. (Tiroiditis de Hashimoto) Daño y destrucción rápida de células tiroideas, la hormona tiroidea se encuentra almacenada y se escapa aumentando los niveles de hormona tiroidea en la sangre,. (tirotoxicosis) |
|
Intervenciones
|
Brindar información a los pacientes que toman hormona tiroidea acerca de como tomarla para que la absorción sea correcta.
No mezclar la hormona con ningún fármaco y no se debe , en caso de olvido, duplicar la dosis. En caso de cirugía instruir a los pacientes por si tienen algún síntoma que indique entumecimiento y escozor de dedos, temblores y como actuar. Pacientes que han sido intervenidos de una tiroidectomía tienen que saber que no pueden realizar esfuerzo físico y vigilar la aparición de calambres musculares, disnea, sangrado en la herida. |
|
Diagnósticos de enfermería
|
Intolerancia a la actividad r/c la fatiga y debilidad muscular asociadas al hipotiroidismo.
Ansiedad r/c la preocupación por los síntomas de la enfermedad y la necesidad de tratamiento a largo plazo Riesgo de deterioro de la autoestima r/c los cambios en la apariencia física, como la pérdida de cabello en el hipotiroidismo o la sudoración excesiva en el hipertiroidismo. Riesgo de deterioro del equilibrio hidroelectrolítico r/c las alteraciones en la producción de hormonas tiroideas. Desequilibrio nutricional m/p menos de lo que el cuerpo requiere r/c el aumento del gasto metabólico en el hipertiroidismo o la disminución del apetito en el hipotiroidismo |
|
Hipotiroidismo
|
Síndrome clínico y bioquímico resultante de una disminución de la producción hormonal de la glándula tiroide.
|
|
Anatomía
|
Refleja la glándula tiroides hipoactiva.
Cuando las hormonas tiroideas disminuyen, la secreción de TSH aumenta en un intento de conseguir que la tiroides trabaje al máximo para recuperar el nivel normal de hormonas tiroideas, situación que no se consigue cuando el hipotiroidismo se encuentra |
|
Fisiopatología
|
imagen
|
|
Tipos:
Primario: |
Se debe a la disminución de la secreción de T4 y T3 de la tiroides.
Causa autoinmune Se asocia con bocio duro. Periodo más avanzado de la enfermedad, con una tiroides fibrosa de menor tamaño que el normal y con función escasa o nula. |
|
Secundario
|
Se desarrolla cuando el hipotálamo produce una cantidad insuficiente de hormona liberadora de tirotropina (TRH) o cuando la hipófisis produce cantidad insuficiente de TSH.
|
|
Terciario
|
La secreción deficiente de TSH secundaria a una secreción deficiente de TRH se denomina hipotiroidismo terciario.
|
|
Subclínico
|
Es el aumento de las concentraciones séricas de TSH en pacientes sin síntomas o con mínimos síntomas de hipotiroidismo y con concentraciones séricas normales de tiroxina (T4) libre.
|
|
Cuadro clínico
|
Intolerancia al frio, aumento de peso, hipotermia.
Olvidos, parestesias en las manos y pies, enlentecimiento, Cambios en la personalidad, depresión, expresión facial tosca, Bradicardia, cardiomegalia. |
|
Métodos de diagnostico
|
Prueba de TSH
Prueba de T4 Prueba de T3 Pruebas de anticuerpos tiroideos Ecografía Gammagrafia |
|
Tratamiento
|
Levotiroxina ajustada para alcanzar concentraciones de TSH normal. Dosis de mantenimiento inicial: 75 y 150 mcg x VO 1 vez al día en función de la edad.
|
|
Preparados de hormonas tiroideas.
|
Combinacion de las 2 hormonas (sintéticos): T4 levotiroxina, T3 liotironina y estracto tiroideo disecado de animal.
|
|
Pacientes con enfermedades del corazón:
|
Se inicia con dosis bajas: 25 mcg 1 vez al día.
La dosis se ajusta cada 6 semanas hasta lograr dosis de mantenimiento. Liotironina Dosis convencionales entre 25 y 37.5 mcg 2 veces al día. |
|
Coma mixedematoso
|
T4 po IV
Corticosteroides Tratamiento de sostén según se necesario Conversión a T4 por VO cuando el paciente este estable. |
|
Intervenciones
|
Control funciones vitales, especialmente la frecuencia cardiaca (pulso, ritmo cardiaco, presión arterial.
Informar a la persona y/o familiares acerca del problema que presenta. En lo posible mantenerlo en una habitación solo por problemas intolerancia al calor. Proporcionarle confianza y seguridad. Conservar con la familia para que intervenga en su recuperación. Brindar apoyo emocional. |
|
Diagnósticos de enfermería
|
Fatiga r/c el hipotiroidismo y el bajo nivel de energía.
Riesgo de obesidad r/c la tendencia al aumento de peso debido al hipotiroidismo. Riesgo de depresión r/c la fatiga crónica y los cambios emocionales asociados con el hipotiroidismo. Estreñimiento r/c el efecto del hipotiroidismo en el sistema gastrointestinal. Riesgo de deterioro del equilibrio hidroelectrolítico r/c los cambios en la función renal y la retención de sodio. Riesgo de deterioro del bienestar físico r/c la debilidad muscular y la inmovilidad asociadas al hipotiroidismo |