- Barajar
ActivarDesactivar
- Alphabetizar
ActivarDesactivar
- Frente Primero
ActivarDesactivar
- Ambos lados
ActivarDesactivar
- Leer
ActivarDesactivar
Leyendo...
Cómo estudiar sus tarjetas
Teclas de Derecha/Izquierda: Navegar entre tarjetas.tecla derechatecla izquierda
Teclas Arriba/Abajo: Colvea la carta entre frente y dorso.tecla abajotecla arriba
Tecla H: Muestra pista (3er lado).tecla h
Tecla N: Lea el texto en voz.tecla n
![]()
Boton play
![]()
Boton play
![]()
101 Cartas en este set
- Frente
- Atrás
|
Qual o padrão normal de uma menstruação?
|
1) Fluxo: 20 a 60 ml
2) duração: 2 a 6 dias 3) ciclo: 21 a 35 dias |
|
Como é o pulso de GNRH na primeira fase ovulatoria e na segunda?
|
1) Primeira fase ovulatoria (fase folicular) baixa amplitude e alta frequência.
2) Segunda fase ovulatoria (fase Lutea): alta amplitude e baixa frequencia |
|
Quais fatores inibem o EHHG?
|
• Dopamina inibe o hipotalamo
• PRL inibe o ciclo pulsátil de GNRH |
|
Quais hormonios produzidos pela hipofise anterior e pela posterior?
|
1) Hipofise anterior (adenohipofise): PRL, FSH, LH, ACTH, TSH e GH
2) Hipofise posterior (neurohipofise): ocitocina e ADH |
|
Nos ovários, o que as celulas da teca produzem e as celulas da granulosa?
|
1) Celulas da teca: CT --> androgenio
2) Celulas da granulosa: depende da fase - Fase folicular: Inibina B, E - Fase Lutea: P e inibina A |
|
Fases do ciclo ovulatorio e as alterações de cada fase?
|
3 fases:
1) Folicular: - aumento de FSH para seleção do foliculo dominante 2) Ovulatoria: - pico de E2 seguido de pico de LH - ovulação apos 32 a 36h após inicio so pico de LH e 10 a 12 do seu pico maximo 3) Lutea: - Foliculo roto = corpo luteo - fase fixa (14d) em que ocorre aumento de P - regressão do corpo luteo diminuição de E, P e inibina A |
|
Quais as fases do ciclo uterino?
|
1) proliferativa
2) secretora 3) menstrual |
|
Quais as alterações do colo uterino com a menstruação?
|
1) Fase folicular:
- predominio de E - maior filancia e cristalização 2) Fase lutea: - predominio de P - sem filancia + sem cristalização - mucoespesso |
|
Quais são os criterios de elegibilidade pela OMS ?
|
Categoria 1: pode usar
Categoria 2: usar com cautela Categoria 3: CI relativa Categoria 4: CI absoluta |
|
Quais os fatores que garantem a amenorreia da lactação?
|
1) amamentação exclusiva
2) ate o 6o mês do pos parto 3) amenorreia |
|
Quais são os métodos de anticoncepção comportamental? Qual a vantagem do metodo de barreira em relação aos outros metodos?
|
• Metodos de anticoncepção comportamental:
- tabelinha - curva térmica - muco cervical • Vantagem do metodo de barreira: - proteção contra DST principalmente o condom feminino |
|
Tipos de AC sistemicos.
|
1) Só de P
- Minipilula - trimestral - implante subdermico 2) E + P - ACO - anel vaginal - adesivo - injeção mensal |
|
Qual o mecanismo de ação, indicação de uso da minipilula?
|
• MA: atrofia do endometrio, e alteração mucocervical
• Indicação: - amamentando - perimenopausa |
|
Qual o mecanismo de ação e CI (cat3 e 4) do injetável trimestral e implante subdermico?
|
• MA: atrofia endometrial, alteração mucocervical e anovulação
• CI: - Cat3: gravidez, tumor hepatico, HAS grave, AVE, TVP e TEP aguda - Cat4: cancer de mama atual |
|
Quais os EC do uso da injeção trimestral e do implante subdermico?
|
• Trimestral: ganho de peso e osteopenia se uso prolongado
• Implante subdermico: menor absorção em obesas |
|
Qual o MA e CI ao uso de AC combinado?
|
• MA:
1) atrofia do endometrio 2) anovulação 3) alteração do mucocervical 4) diminuição da motilidade tubaria • CI: 1) Amamentação com menos de 6 meses (risco tromboembolico) 2) Tabagismo em mulheres com mais de 35a (》15 maços/ano) 3) TVP 4) TEP 5) IAM 6) AVE atual ou previo 7) Ca de mama atual 8) enxaqueca com aura 9) DM com vasculopatia 10) Rifampicina 11) antirretroviral 12) anticonvulsivante |
|
DIU: mecanismo de ação, contra indicação
|
• MA:
- Cobre: causa irritação inflamatoria e é espermicida. Piora colica e sangramento - P: atrofia do endometrio e torna o muco ostil. Melhora colica e sangramento • CI: 1) DIPA 2) Gestação 3) Distorção da cavidade 4) SUA inexplicado 5) Ca de colo ou endometrip atual 6) Alteração intrauterina (mioma submucoso grande) |
|
DIU: pode ser utilizado nas primeiras 48h do parto mesmo se amamentando? Pode utilizar em nuligesta?
|
- Sim, pode ser utilizado nas primeiras 48h do parto mesmo se amamentando
- Sim, pode ser usado em nuligesta |
|
Indicação de Laqueadura:
|
1) Maior que 25 anos ou 2 filhos vivos
2) Apos 60 dias entre o desejo e a cirurgia 3) Não fazer no momento do aborto ou do parto e até 42 dias do puerperio |
|
Qual o metodo contraceptivo mais seguro?
|
Implante subdermico de LNG até 1 ano
|
|
Qual o MA dos metodos de emergencia?
|
1) MA: alt da ovulação, alteração do muco e trompa
|
|
Quais são os esquemas de contracepção de emergência utilizados e suas posologias? Até quanto tempo pode utilizar a AC de emergência na violencia sexual?
|
• Metodos:
1) Levonorgestrel: melhor 1cp de 1,5 mg de unico 1 cp de 0,75 mg de 12/12h 2) Yuzpe: 100 mg de EE + 0,5 de LNG 12/12h • utilizar esses metodos ate 5 dias |
|
Descreva a formação da genitalia interna e externa?
|
1) Genitalia interna:
Ducto de muller - Na mulher: forma 2/3 da vagina, utero e trompas Obs: se mulher com hormonio anti mulleriano não vai ter genitalia interna - No homem: produz hormonio anti mulleriano e cresc o ducto de wolffman 2) Genitalia externa: - Homem: produz diidrotestosterona - estimula genitalia masculina - Mulher: não tem diidrotestosterona - fica com o genitalia feminina |
|
Definição de amenorreia primaria e secundaria.
|
• Amenorreia primaria:
- ausencia de menarca com 14 a sem os caracteres sexuais secundários - ausencia de menarca com 16 a com os catacteres sexuais secundarios • Amenorreia secundaria: - 6 meses de amenorreia (não corridos) ou 3 ciclos de amenorreia |
|
Investigação de amenorreia secundaria
|
1) Excluir gravidez: solicitar Beta HCG
2) Excluir aumento de TSH e PRL que inibem o EHHG: solicitar T4, TSH e PRL - prolactonoma - uso de medicação (ranitidina, neuroleptico, triciclico, metoclopramida e ACO) - hipotireoidismo - estimulo - estresse 3) Teste da progesterona: 10mg de medroprogesterona por 5 a 10 dias Avalia o endometrio e trato de saida. - sangramento: anovulação (qrr coisa) - sem sangramento: himen imperfurado ou dim de E ou lesão de endometrio 4) Teste do E+P: - sangramento: ovario, hipofise ou hipotalamo? - sem sangramento: alteração do trato de saida - COMP 1. 5) Dosagem do FSH: - FSH>20: COMP 2 (ovario) - FSH<5 ou NL: hipofise ou hipotalamo? 6) Agonista de GnRH: - aumento de FSH ou LH: hipotalamica - COMP. 4 - FSH e LH normal: hipofise - COMP. 3 |
|
Como deve ocorrer a pesquisa de amenorreia primaria?
|
1) avaliar se há caracteres sexuais secundarios
• não telarca ou pubarca? - Aumento de LH ou FSH hipergonadismo hipergonadotrofico - solicitar cariotipo: disgenesia gonadal? - Diminuição de LH ou FSH - Teste do GnRH: hipofise ou hipotalamo • com telarca ou pubarca? - avaliação urogenital: himen imperfurado? |
|
Quais os DD de uma amenorreia primaria por alteração no comportamento I?
|
Malformações mullerianas:
1) Sd de Mayo Roktansky 2) Sd de Asherman: sinequia uterina 3) Hiperplasia adrenal congenita 4) Sd morris |
|
Quais os DD de uma amenorreia primaria por alteração no comportamento II?
|
1) menopausa precoce: antes dos 40 anos e FSH>20
2) Sd de savage: resistencia as gonadotrofinas 3) Disgenesia gonadal: - Sd de Turner |
|
Quais os DD de uma amenorreia primaria por alteração no comportamento III?
|
1) tumor: prolactinoma
2) Sd de Sheehan: isquemia hipofisaria pos parto 3) lesão infiltrativa, trauma, RT |
|
Qual a triade de Kallman?
|
1) anosmia
2) amenorreia 3) cegueira para cores |
|
Quais os DD de uma amenorreia primaria por alteração no comportamento IV?
|
1) tumores: Craniofaringeoma
2) sd de kallman 3) Atividades fisica intensa 4) Estresse 5).Anorexia |
|
Qual a principal causa de amenorreia primaria sem carateres sexuais secundarios? Qual a principal doença associada, seu QC e TTO?
|
• Disgenesia.gonadal
• Sd de turner - cromossomo: XO, 45 cromossomos. Pode ser mosaicismo - QC: pescoço alado, torax em escudo, diminuição da estatura - Se for com Y: retirar as gonadas - dar GH para crescer com 12 aa 13 anos - reposição hormonal |
|
Quais as caracteristicas da sd de Morris?
- fisiopato - Genotipo - Genitalia externa e interna? - Caracteres sexuais secundarios? |
- fisiopato: resistencia dos receptores de androgenicoa
- Genotipo: XY - Genitalia externa e interna? Externa feminina, Interna sem utero, vagina curta (dor na relação sexual) - Caracteres sexuais secundarios? sem pelos e com mama mediana |
|
Quais as caracteristicas da sd de Mayo Roktansky?
- fisiopato - Genotipo - Genitalia externa e interna? - Caracteres sexuais secundarios? |
- fisiopato: disgenesia mulleriana
- Genotipo: XX.46 - Genitalia externa e interna? sem utero, vagina curta e genital externa feminina - Caracteres sexuais secundarios? com pelo normal, com.caracteres sexuais primarios normais, com. ovario (mulher com mal formação do muller) |
|
SOP:
1) Epidemio 2) Fisiopato |
1) Epidemio: 5 a 10% das mulheres
2) Fisiopato: aumento da RI - Diminuição da SHBG - aumento de E e androgeno - hiperandrogenismo e anovulação |
|
SOP:
1) QC 2) Laboratorial |
1) QC:
RI: acantose nigricams Hiperandro: alopecia e hirsutismo anovulação: amenorreia e infertilidade 2) Laboratorial: tudo alto exceto FSH e SHBG baixos Diagnostico de exclusão: excluir solicitando outras causas de irregularidade menstrual - TSH: hipotireoidismo - PRL: prolactinoma - 17 Oh progesterona: HAC, - cortisol: Cushing - SM: CA, DLP, PA, Glicemia |
|
SOP: criterio diagnostico (Criterios de Roterdã) e tratamento.
|
• Diagnóstico:
2 de 3 criterios de Roterdã 1) oligo ou anovulação 2) hiperansrogenismo clinico ou lab 3) USG com policístos com 2 a 9 mm ou 》 12 foliculos ou 》 10 cm3 ovário • Tratamento: - MOV: atividade física, dieta, perda de peso - controle de insulina: metformina - tratar hirsutismo: terapia anti androgenica, ciproterona, estético, espiro - controle do ciclo: ACO ou P - Gestação: indutor de ovulação (citrato de clomifeno -- se não resolver -- metformina + clomifeno) |
|
Quais são os receptores vesicais e onde eles estão localizados na bexiga?
|
1) Receptores muscarinicos: no corpo vesical (detrusor)
2) Receptores alfa adrenergicos: colo vesical e uretra 3) Receptores beta adrenergicos: corpo vesical |
|
Como se encontra o sistema simpático e parassimpatico durante o enchimento da bexiga? Qual a ação deles sobre o receptores vesicais?
|
• Simpático: ativo
- Estimula os receptores alfa adrenergicos (contração esfincteriana) - Relaxa os receptores beta adrenergicos • Parassimpatico: inativo |
|
Como se encontra o sistema simpático e parassimpatico durante o esvaziamento da bexiga? Qual a ação deles sobre o receptores vesicais?
|
• Simpatico: inativo
• Parassimpatico: ativo Receptores beta adrenergicos ativos e receptores M2 e M3 ativos tambem |
|
Quais os FR para a incontinência urinaria?
|
1) Idade
2) Obesa 3) multipara 4) hipoestrogenismo |
|
Qual a clinica na
1) Bexiga hiperativa 2) Incontinência aos esforços 3) Perda Insensível |
1) BH: hiperestimulação detrusora
- Polaciuria - Nocturna 2) Incontinência aos esforços: - Perda urina com a tosse, espirro, ao levantar 3) Perda insensivel: - cirurgia previa com perda continua a urina - ureterovaginal: perda geralmente menor - Vesicovaginal: a bexiga não chega a encher direito ficando vazia |
|
Qual o EF da incontinência urinaria?
|
- Avaliar se há prolapso: se pcte com prolapso e sem incontinencia pode ser que a cistocele ou prolapso vaginal estejam obstruindo a uretra
- Avaliar valsava |
|
Quais os exames complementares na incontinencia urinária?
|
1) U1 e urocultura:
- sinal de infecção - ITU? - hematuria - nefrolitiase, ca de bexiga? 2) teste da mobilidade vesical: - Teste do.cotonete: cotonete faz mais que 30o indicando hipermobilidade - USG: ve a variação da mobilidade 3) teste de Bonney: enche a bexiga com SF pre aquecido e ve se perde por hipermobilidade 4) urodinamica ou videourodinamica |
|
Interpretação da urodinamica
|
1) Fluxometria: fluxo livre se urina
2) Cistometria: - Fase de enchimento: avaliar se há atividade detrusora (hiperativa) - Com sonda vesical ou retal 3) Estudo miccional: - Fase de esvaziamento - Pdetrusor=Pvesical - Pabdominal se Pvesical = Pabdominal indica que nao houve contração no enchimento |
|
Quais as causas se incontinencia de esforço? Como diferencia las? Qual a conduta para cada uma?
|
1) Hipermobilidade vesical PPE > 90 cm H20
2) Defeito esfincteriano PPE< 60 cm H20 • Cd: - clinico: perder peso, FST (Kagel ou biofeedback) 1) Hipermobilidade: colpossuspensão retropubica ( Burch ou Marshall) - Burch: prende no lig de cooper - Marshall: prende no periosteo da sinfise pubica. Causa osteite pubica 2) Defeito do esfíncter: - Sling TVT: laceração da bexiga/ se prolapso vaginal pequeno - Sling TOT: nao precisa de cistoscopia depois |
|
O que é a bexiga hiperativa? Qual a conduta?
|
1) O que é? sd de urgência (nao perde) ou urgeincontinencia (perde urina)
2) Tratamento sempre clinico: - diminuir peso - dim.cafeina - cessar fumo - FST: cinesioterapia ou eletroestimulação - anticolinergico: oxibutina/tolterodina ou imipramina CI anticolinergico se gestação com lactação, arritmia ou glaucoma de.angulo fechado |
|
Qual medicação piora a BH?
|
BB
|
|
Quais são as estruturas de suspensão e de sustentação?
|
• Suspensão: Ligamentos
- Anterior: ligamento pubovesicouterino - Lateral: ligamentos cardinais ou parametrio - Posterior: ligamento uterossacro • Sustentação: - Diafragma pelvico: m. elevador do ânus (pubococcigeo, ileococcigeo, puborretal) e m.coccigeo - Diafragma urogenital: transverso profundo e superficial do perineo, esfíncter uretral, esfincter anal, bulbocavernoso, anal e isquiocavernoso + fascia endopelvica |
|
Quais os tipos de prolapso?
|
1) Apical: uterino e cupula
2) Anterior 3) Posterior |
|
Qual a conduta no prolapso uterino?
|
1) assintomatica: acompanha
2) Sintomatica: - desejo de gestar: MANchester (MANtem o utero) com reconstrução do assoalho pervico. Faz uma amputação parcial do colo e fixa o utero no parametrio - Prole constituida: HT - Alto risco cirurgico: Kegel (pessario) |
|
Prolapso da cupula:
1) Quando ocorre? 2) Quando conduta? |
1) Complicação da HT (não fixou bem no parametrio) ou ele não aguentou o peso
2) Cd: - Colpocleise: fechar a.vagina se não há relação sexual (fazer TCLE) - Fixação da cupula ao promontorio sacral |
|
Prolapso Vaginal Anterior: Qual a principal causa? Qual conduta?
|
1) Cistocele
2) Cd: - Colporrafia anterior corrigindo a fascia pubovesicocervical ou pessario (se alto risco cx) |
|
Prolapso Vaginal Posterior: Qual a principal causa, e cd?
|
1) Retocele
2) Colporrafia posterior corrigindo a fascia retovaginal |
|
POP-Q: O que cada letra simboliza?
Aa e Ba Ap e Bp C D positivo negativo |
Aa e Ba: anterior
Ap e Bp: posterior C: cupula D: fundo do saco de Douglas - Será inexistente se HT positivo: passou do himem negativo; dentro da vagina |
|
Como é a produção de estrogeno na mulher apos a menopausa?
|
mantem a produção de androgenos e para a produção de E e P - conversão periferica por automatização periferica - Estrona (E ruim)
|
|
Diagnostico de menopausa. Como suspeitar de menopausa precoce?
|
1) 1 ano da menopausa
2) FSH >40 • Menopausa precoce <40 anos fazer pesquisa de amenorreia secundaria: 1) betaHCG, TSH e PRL 2) Teste com E 3) Teste com E+P 4) FSH >40 .. falencia do ovario e nao SNC |
|
Quais canceres tem seu risco aumentado com o TH e quais diminuidos?
|
• Aumentado: mama, endometrio, ovario
• Diminui: cancer colorretal |
|
Qual a recomendação de TH quanto ao risco cardiovascular?
|
• uso de TH aumenta o risco CV mas tem a janela de oportunidade de 10 anos do inicio da menopausa que diminui o risco. Se haja houver risco CV antes da menopausa nao usar.
|
|
Osteoporose:
1) Quando é o pico de massa ossea? 2) Quais os fatores influenciadores? |
1) Pico de massa ossea: ate 30 anos
2) Fatores que influenciam: - idade: maior parte do osso formado ocorre no adulto jovem - hereditariedade - deficiencia de E: predominio de atividade osteoclastica - Biotipo magro - etilismo - Tabagismo - Ingesta excessiva de cafeina - Diminuição da ingesta de alimentos ricos em Ca e P - HF - pequena estatura - Sedentarismo |
|
Qual a diferença entre T score e Z score? Quando usar o Z score?
Quais os parâmetro de normalidade, osteopenia e osteoporose? |
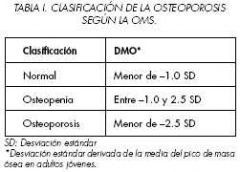
1) T score: DMO de adultos jovens entre 25 e 45 anos de idade do mesmo sexo
2) Z score: DMO esperado para idade e sexo. Melhor para a menopausa, na menacme, crianças, adolescentes ou homens maior que 65a |
|
Osteoporose: Qual é a de escolha? Beneficios e orientações de uso?
|
• Escolha: Bifosfonato
- Nao deitar apos 30 min de uso por risco de esofagite erosiva - Uso em jejum - Risco de osteonecrose de mandibula e fx patologica |
|
Qual a conduta na osteopenia?
|
1) Mudança de estilo de vida
2) exercicios 3) dieta 4) suplementação de Ca e vit.D |
|
Qual a definição de
1) menorragia 2) metrorragia 3) menometrorragia 4) hipermenorreia |
1) menorragia: ciclo regular com aumento do fluxo/duração
2) metrorragia: ciclo irregular 3) menometrorragia: ciclo irregular com aumento do fluxo/duração 4) hipermenorreia: ciclo regular com aumento de fluxo |
|
Quais os tipos de sangramento uterino anormal? Exemplifique
|
1) Organico: gestação, mioma, EDT, adenomiose, polipo, trauma, cancer
2) Disfuncional: de exclusão apos excluir todas as causas orgânicas |
|
Quais os DD de SUA no periodo neonatal, infancia, adolescência, menacme, pós menopausa
|
1) Neonatal:
Clampeamento do cordão umbilical causando privação de E 2) Infancia: - Trauma - Corpo estranho - Abuso sexual - infecção inexpecifica - sarcoma de vagina - puberdade precoce (ovario) 3) Adolescência: - imaturidade do eixo HHO - Gestação - infecção - coagulopatia: se adolescente com sangramento intenso que necessite de transfusão, instabilidade hemodinamica e regular = Pensar em Dç de VonWillenbrand e PTI 4) Adultas - Disfuncional - anormalidade - Gestação - Infecção - Neoplasia (CA de colo) 5) Pos menopausa: - Atrofia genital (principal) - TH - CA de endometrio |
|
Quais exames solicitar na investigação da SUA?
|
1) beta HCG
2) USG TV 3) Histeroscopia: ouro 4) Hemograma 5) Coagulograma |
|
Quais as causa de sangramento por mioma?
|
1) Aumento da area de sangramento
2) Diminuição da contratilidade do miometrio 3) Estase venosa endometrial |
|
Como um mioma pode degenerar?
|
1) Degeneração hialina
2) Rubra ou necrose asseptica: dor na gestação 3) Sarcomatosa: <0.5% (Rara) |
|
Qual droga é usado no preparo cirurgico para miomectomia?
|
• Droga de preparo:
Analogo de GnRH: diminui o tumor e dim anemia - nao usar por mais de 6m por causa menopausa e osteoporose |
|
O que é adenomiose? Quais exames solicitar? Qual o tratamento?
|
# Def: Miometrio heterogenio com glandulas no miometrio causando muitp sangramento e dismenorreia
# Exames: - USG/ RNM: normal na maioria das vezes - RNM com zona juncional espessa na maioria das vezes - Biopsia (definitivo) #TTO: - definitivo: HT - DiU de P, ablacao do endometrio |
|
Endometriose:
1) Exames 2) Qual exame solicita para controle pós tratamento? |
1) Exames:
- Usg para endometrioma - RNM: ruim para endometriomas pequenos - Laparoscopia: padrão ouro - faz biopsia 2) Qual exame solicita para controle pós tratamento? - CA125: ten baixa sensibilidade para diagnostico. Boa para controle pós tratamento |
|
Endometriose: tratamento
|
1) Dor:
- E+P - P - Inibidor da aromatase - analogo de GnRh 2) Endometrioma: - melhor é cistectomia 3) Infertilidade: - leve: laparoscopia - severa: FIV |
|
Quais exames devem conter na avaliação basica e na avançada?
|
• Pesquisa basica:
1) Espermograma 2) USG TV 3) Histerossalpingo 4) Hormonio (FSH de 2o dia do CM, E, P de segunda fase do CM) • Pesquisa avançada: 1) Histeroscopia 2) Laparoscopia |
|
Qual conduta, durante uma pesquisa de infertilidade, se vier um espermograma normal ou um alterado? E na presença de azoospermia?
|
1) Espermograma normal:
- nao solicitar novo exame 2) Espermograma alterado: - repetir apos 3 meses • Na presença de azoospermia solicitar biopsia testicular para diferenciar não produção de obstrução |
|
Quais exames solicitar na pesquisa de infertilidade por fator ovariano?
|
1) Solicitar FSH (2 a 5o dia)
- Avalia a reserva ovariana - bom se <10 2) Solicitar dosagem de progesterona na fase lutea (21 a 24o dia)>3 3) USG TV: - Documentar a ovulação para coito e captacao de óvulos - contagem de folí***** (valor prognóstico) |
|
Quais exames solicitar na pesquisa de infertilidade por fator uterino?
|
1) USG TV
2) histerossalpingo 3) Histeroscopia: padrao ouro para cavidade endometrial |
|
Quais exames solicitar na pesquisa de infertilidade por fator cervical?
|
Teste pós coito ou de Sims:
- Avalia a interação do stz com o muco cervical para avaliar se o muco não esta agredindo o spz |
|
Mastalgia: tipos, suas diferenças e qual o diagnostico?
|
1) Ciclica:
- Piora na segunda fase do CM (fase lutea tardia) - Melhora com a menstruação - bilateral # Alteração funcional benigna da mama 2) Aciclica - Unilateral - Não relacionada ao ciclo menstrual # Mastite e esteatonecrose |
|
Quais as queixas principais na mama?
|
1) Mastalgia
2) Descarga papilar 3) Nodulo mamario 4) Eczema (descamação) |
|
Alteração funcional benigna da mama:
1) Caracteristica da dor 2) Achados USG 3) Conduta |
1) Caracteristica da dor:
- Bilateral - Relacionada a menstruação 2) Achados USG: - presença de cistos ou adensamentos ou imagens anecoicas, redondas com reforço acústico posterior 3) Cd - Orientar a mulher que não evolui para câncer - utilizar sutiã mais firme (sustentação das mamas) - evitar medicação. Se dor muito intensa fazer tamoxifeno ou danasol (hiperandrogenismo) |
|
Mastite puerperal:
1) Agente infeccioso 2) Causa 3) QC 4) Conduta |
1) Agente infeccioso: S. aureus
2) Causa: Fissuras mamarias e engurgitamento por pega errada 3) QC: sinais flogisticos e febre 4) Conduta: - tratamento ambulatorial exceto se pcte com comorbidade grave ou sinal de sepse - ATB: Cefalexia - Melhorar a sustentação da mama - Manter amamentação, anti inflamatorio |
|
Eczema areolar: quadro clinico e tratamento
|
• QC:
Benigna Bilateral Pruriginosa Não destroi a papila • Cd: CT topico |
|
Doença de Paget: Qc e conduta
|
• QC:
Unilateral Pouco prurido (procura pouco o PS) • Cd: Fazee biopsia da pele |
|
Descarga papilar: quando é necessario investigar? Qual exame solicitar para investigação?
|
• Investigar se:
- Agua de rocha - Sangue - Unilateral, Unico ducto ou espontaneo • Realizar biopsia com ressecção do ducto mesmo se citologia negativa |
|
Nodulo Palpável: qual o exame clinico?
|
1) Móvel x aderido
2) Fibroelastico x pétreo 3) regular x irregular |
|
CA de mama: Fatores de risco
|
1) Mutação do BRCA1 e BRCA2
2) HF em pcte de primeiro grau 3) Nuligesta 4) Idade>40 ou >50 5) Ser mulher 6) Menacme longo 7) Hiperplasia atopica 8) CA in situ ductal ou lobular |
|
CA de mama: Rastreio
|
Segundo o MS:
- Baixo risco : Rastrear mulheres co. exame clinico anual | ECM anual + MMG bienal se 50 a 60 anos - Alto risco: Exame clínico + MMG anuais >35anos Pcte com parente se primeiro grau com CA com menos de 50 anos ou Parente de primeiro grau com CA bilateral ou patente masculino com CA de mama) |
|
Quais os exames histopatologicos para diagnostico de CA de mama?
|
1) PAAF: citologico
2) Core Biopsy: histologico com agulha grossa 3) Mamotomia: tira um fragmento maior 4) Bipsia cirurgica: ouro - Incisional: retira parte do tumor. Lesões maiores - Excisional: retira todo o tumor. Lesões menores Obs: se lesão discreta fazer estereotaxia |
|
Quais são as lesões benignas da mama suas características e conduta.
|
1) Fibroadenoma: solida, mais comum em jovens
- Retirar se grande ou apos 35 anos 2) Tumor filoides: Crescimento rápido, é benigno 3) Esteato necrose: nodulo pos trauma com dor 4) AFBM: mastalgia ciclica e bilateral por adensamento |
|
Quais são os tipos de tratamento do CA de mama?
|
1) conservadora: até 3,5cm ou 20% da massa
- Segmentectomia - Quadrantectomia: retira mais pele so fazer se tiver acesso a RT operatoria 2) Radical ou mastectomia: - Halsted (retira os dois peitorais) - Pateys (retira o peitoral menor) - Madden (deixa os dois peitorais) |
|
Qual a conduta com relação ao linfonodo no CA de mama?
|
1) Ressecção completa: causa edema e QV ruim
2) Linfonodo sentinela: nao fazer se EF positivo pois ja invadiu! Se negativo: nao retira Se positivo: retira tudo |
|
Quais os fatores de risco do câncer ovariano?
|
1) HF: mas a maioria é aleatório e não familiar
2) Mutação de BRCA 3) Tabagismo 4) Menacme longo 5) Nuligesta 6) Indutores de ovulação |
|
Quais os fatores de proteção do câncer ovariano?
|
1) Amamentação
2) Uso de anovulatorio 3) Laqueadura tubaria |
|
Qual o diagnostico de CA de ovario?
|
1) Avaliação clinica e USG
2) Benigno x Maligno? - pre pubere: 50 % maligno - no menacme: maior é funcional - após menopausa: maligno? |
|
Como é o diagnostico de tumor de ovario? Quais são os tumores benignos?
|
• O diagnóstico é cirurgico
• Tumores benignos: - Adenoma: benigno epitelial - Teratoma: jovem, gravidez, causa torção. Cd é retirar o tumor - Struma ovariu - Fibroma: associado a sd de Meigs |
|
Qual a triade de Meigs?
|
1) Tumor ovariano
2) Ascite 3) Derrame pleural |
|
Disgerminoma
1) Tipo tecidual 2) Frequencia 3) Em quem 4) Agressividade 5) QC |
- Tipo tecidual: germinativo
- Frequencia: tumor germinativo do ovario mais comum - Em quem? Ocorre em criança - Agressividade? Maligno e agressivo causando crescimento acelerado e compressão das estruturas abdominais - QC: com pseudopuberdade precoce pois é produtor de E. |
|
Tumor de Krukenberg:
- O que é? - Origem - Cd |
- O que é?
Tumor no ovario, mas que não tem origem do ovario - Origem? celulas em anel de sinete do TGI - Cd? Endoscopia para procurar o primario |
|
Em quem se faz QT no tumor de ovario?
|
Na maioria dos casos exceto Ia e Ib que são bem diferenciados
Ia: em 1 ovario Ib: bilateral |
|
Quais os tipos de HPV mais frequentes presentes na vacina e quais os mais oncogenicos? Como é o esquema vacinal contra HPV?
|
• HPV 6, 11, 16, 18 sendo os dois ultimos mais oncogenicos
• Quadrivalente: 16, 18, 6 e 11 2 doses (0 e 6m) meninas 9 a 14 anos meninos 11 a 14 anos se HIV, imunodeficiencia: 3 doses (0-3-6) 9 a 26 anos |