- Barajar
ActivarDesactivar
- Alphabetizar
ActivarDesactivar
- Frente Primero
ActivarDesactivar
- Ambos lados
ActivarDesactivar
- Leer
ActivarDesactivar
Leyendo...
Cómo estudiar sus tarjetas
Teclas de Derecha/Izquierda: Navegar entre tarjetas.tecla derechatecla izquierda
Teclas Arriba/Abajo: Colvea la carta entre frente y dorso.tecla abajotecla arriba
Tecla H: Muestra pista (3er lado).tecla h
Tecla N: Lea el texto en voz.tecla n
![]()
Boton play
![]()
Boton play
![]()
23 Cartas en este set
- Frente
- Atrás
- 3er lado (pista)
|
Reflujo gastroesofágico. Definición.
|
Paso del contenido gástrico al esófago, habitual en niños y adultos pequeña cantidad. (en exceso posible disfunción esfínter esofágico inferior, estenosis pilórica o trastornos de motilidad.
Síndrome "aparición de cualquier sintomatología clínicamente importante o alteración histpatológica secundaria a los episodios de RGE" |
|
|
RGE. Clínica.
|
1. Asintomatología en ausencia de esofagitis.
2.Pirosis: sensación líquido caliente, amargo o ácido en garganta o boca. Síntomas: respiratorios (sibilancias, tos, disnea) ORL (afonía, odinofagia, sensación globo en la garganta) 3. Síntomas gástricos: Se relacionan con un retraso en el vaciamiento gástrico. (saciedad precoz, distensión postpandrial, náuseas, vómitos). 4. Regurgitación |
|
|
RGE. Diagnóstico
|
Sospecha historia clínica
Estudios radiográficos con bario y mediciones pH esofágico Persistencia síntomas o clínica atípica: esofagoscopia |
|
|
RGE. tratamiento
|
Para evitar factores que reducen presión del esfínter esofágico inferior e irritan el esófago.
1. dieta baja en grasas y rica en fibras. 2. evitar cafeína, tabaco, alcohol, menta, chocolate... 3. evitar alimentos y bebidas 2 horas antes de acostarse (aumentan presión estómago y decúbito contenido gástrico en porción superior). 4. evitar sobrepeso. 5. levantar cabecera cama bloques 15-20cm (antitrendelemburg) 6. 5-6 comidas poco voluminosas. 7. si persiste, medicamentos: ▪️antiácidos: alivio rápido y corto pirosis neutralizando ácidos gástricos 1-3 horas tras las comidas y al acostarse. Sales de aluminio y de magnesio. ▪️agentes antisecretores: 🔹antagonistas receptores H2: cimetidina, ranitidina, famotidina 🔹inhibidores bomba protones: omeprazol, pantoprazol, lansoprazol, esomeprazol, rabeprazol... reducen secreciones gástricas. ▪️procinéticos: favorecen motilidad sistema gastrointestinal superior y favorece vaciado gástrico. metoclopramida. ▪️colinérgicos: aumentan presión EEI, eliminación ácido y vaciamiento gastrico. Contraindicados anticolinérgicos retrasan vaciado gástrico, reducen presión y disminuyen peristaltismo que elimina contenidos ácidos del estómago. Determinadas situaciones: tratamiento quirúrgico. Funduplicatura tipo Nissen I: tras reducir hernia si existía, rodear esófago abdominal. ▪️Todo el fundus: Nissen I ▪️ Sólo la porción redundante cara anterior del fundus :Nissen II |
|
|
RGE. Cuidados de enfermería
|
▪️educar paciente práctica correcta medidas posturales (levantar cabecero, evitar decúbito supino) y dietéticas antireflujo (evitar grasas, tomar fibra, comidas poco copiosas...)
▪️modificar estilos de vida: dejar de fumar, evitar alcohol, ejercicio, peso límites normales. ▪️educar seguimiento y manejo tto. farmacológico ▪️cuidados postoperatorios cirugía: vigilar signos y síntomas de infección, cura herida quirúrgica, controlar drenajes, cuidados SNG, administración de analgésicos, evitar complicaciones respiratorias... ▪️registro datos historia clínica |
|
|
Hernia hiatal
|
Orificio diafragma: esófago (hiato diafragmático) agrandado y la parte superior del estómago tiende a penetrar en la porción inferior del tórax. dos tipos:
▪️por deslizamiento o tipo 1: Unión gastroesofágica y fundus se deslizan por encima del hiato esofagico, la más frecuente y se asocia a presencia RGE. Desaparece en bipedestación y reaparecen en posición supina. Tratamiento del RGE. ▪️paraesofágicas o tipo 2: una parte o la totalidad del fundus se hernia por el hiato esofagico, permaneciendo la unión gastroesofagica en su posición. Clínica: disfagia, poco frecuente reflujo. Riesgo de complicaciones: tto. quirúrgico. |
|
|
Disfagia
|
Dificultad para la deglución. No tiene por qué ser dolorosa, si lo es: odinofagia.
▪️Orofaríngea: incapacidad para iniciar la deglución. Causa + frecuente de muerte: aspiración broncopulmonar. ▪️Esofáfica: Dificultad deglución una vez bolo alimenticio atravesado faringe y esfínter esofágico superior. 🔹Disfagia mecánica: dificultad al paso del bolo. 🔹Disfagia motora: disminución o alteración peristalsis normal o alteración relajación esfínteres esofágicos superior e inferior. |
|
|
Divertí*****
|
Sacos pared del esófago: mucosa y submucosa, sobresalen a través de porción debilitada musculatura.
3 áreas: -encima del esfínter esofágico superior (de Zenker). -porción media (de tracción). -encima del EEI (epifrénico). Clínica -Regurgitación, tos, halitosis y sabor amargo boca. Pueden provocar fenómenos obstructivos. Tratamiento No específico. Restringir dieta alimentos que pasan con facilidad. |
|
|
Gastritis aguda
|
Inflamación gástrica. Requiere biopsia para diagnóstico.
Etiología -Estrés: como situación de gravedad(estado crítico, infecciones severas) producen erosiones gástricas. Mecanismo de producción no totalmente conocido, se cree: intervienen isquemia de mucosa gástrica y exceso de acidez. Tto. dirigido a mejorar patología subyacente, tratar hemorragia digestiva y disminuir acidez gástrica con fármacos. -Drogas: alcohol, fármacos(AAS, AINES) -Ingestión ácidos o álcalis fuertes: causas + agudas. Mucosa gástrica: edematosa y congestionada. -Infección Helicobacter pylori: habitualmente asintomática, puede originar síntomas inespecíficos. -Excesos dietéticos |
|
|
Gastritis crónica
|
Asintomática o síntomas similares a aguda.
-Tipo A: Etiología: relaccionada con enfermedades autoinmunitarias y aparece en fundus y cuerpo del estómago. Se destruyen células parietales: hipocloridia y algunos casos disminución FI. -Tipo B: Etiología: Fundamental H.pylori. También comidas picantes, alcohol, tabaco, drogas o reflujo del contenido intestinal hacia el estómago. Afecta al antro y al píloro. |
|
|
Úlcera gástrica y duodenal. Diferencias
|
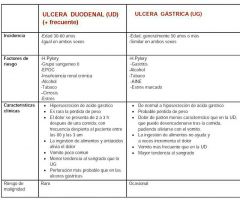
Trastornos ulcerativos: afectan distintos tramos del tracto digestivo, en especial estómago y duodeno.
Afecta a la mucosa pudiendo llegar a capa muscular e incluso serosa peritoneal. + frecuente en duodeno. |
|
|
Diarrea
|
Aumento peso diario heces + 200g. Habitualmente + mayor nº deposiciones diarias con disminución consistencia. Aguda o crónica, volumen mayor o menor (+- 1l)
Complicaciones: -Pueden presentar arritmias: pérdida importante de líquido y electrolitos (especialmente K) para evitar: control diuresis: grado deshidratación -Niveles K+ -3mEq/l puede aparecer debilidad muscular marcada, parestesias, hipotensión, somnolencia... -Buena evolución: rápida reposición de pérdida electrolítica. |
|
|
Estreñimiento
|
-Trastorno: alteración periodicidad evacuación heces, endurecimiento anormal, disminución volumen o retención en recto periodo prolongado.
-Típicamente: poco volumen, secas, duras y expulsadas con gran esfuerzo; defecación dolorosa. Sin embargo, las heces pueden producir irritación del colon, en ocasiones: expulsión heces líquidas. Etiología -Alteraciones rectales y anales (hemorroides, fístulas) -Patología obstructiva (cáncer de colon) -Trastornos neurológicos (esclerosis múltiple) -Endocrinopatías (hipotiroidismo, hipopotasemia). -Medicamentos (anticolinérgicos, hidróxido de aluminio, mórficos). -Sustancias tóxicas (envenenamiento plomo). Otros: -Dieta baja en fibras y pobre en líquidos -Inmovilidad -Debilidad -Falta ejercicio físico, estrés, otros. Estreñimiento supuesto: cuestión subjetiva. Sujeto considera patrón no normal, suele: uso crónico laxantes, supositorios, enemas. Ancianos 5 veces superior. Algunos factores propios: -Dietas trituradas o blandas pobres en fibra o residuo vegetal. -Disminución ingesta hídrica. -Disminución actividad física (disminuye el tono muscular) |
|
|
Síndromes de malabsorción
|
-Malabsorción: defecto absorción de nutrientes, en paso desde la luz intestinal al enterocito o desde este último a circulación sanguínea.
A partir de lesiones difusas de la mucosa intestinal, enfermedad celiaca, enfermedad de Crohn... -Maldigestión: trastorno absortivo consecuencia de déficit de enzimas en presencia de una mucosa intestinal sana. ·Insuficiencias pancreáticas exocrinas (2ª a pancreatitis crónica) ·Insuficiencias biliares ·Síndromes sobrecrecimiento bacteriano Clínica -Diarrea, pérdida peso y malnutrición -Mayoría esteatorrea -Función segmento intestinal afectado: deficiencias nutrientes específicos: calcio, hierro, vitaminas con sus manifestaciones clínicas propias. |
|
|
Síndrome de intestino irritable. Etiología
|
Una de las enfermedades GI más frecuentes.
Etiología. Relacionado con: -Factores hereditarios -Estrés -Alcohol y tabaco Fisiopatología No demostrado alt. bioquímicas, microbiológicas ni histológicas. Trastorno de la motilidad intestinal, pudiendo estar relacionado con sistema de regulación neurológica, infección, trastornos vasculares o metabólicos. |
|
|
Síndrome del intestino irritable. Clínica
|
-Dolor abdominal + estreñimiento, diarrea o ambos en periodos alternantes
-Puede: meteorismo, distensión abdominal, náuseas y vómitos... -NO malabsorción, pérdida de peso ni sangre en heces , salvo proceso acompañante. |
|
|
Síndrome del intestino irritable. Diagnóstico
|
-De exclusión: Datos clínicos durante un periodo de tiempo sin progresión y exclusión resto de enfermedades sintomatología parecida.
-Se recomienda: Analítica: hemograma y bioquímica completa Investigación huevos y parásitos en heces Rectosigmoidoscopia/colonoscopia Normales |
|
|
S. intestino irritable. Tratamiento
|
-Tranquilizar al enfermo e indicar en qué consiste su enfermedad.
-Dirigido a aliviar el dolor abdominal, controlar diarrea y/o estreñimiento y reducir estrés. -Periodos de diarrea:antidiarreicos y estreñimiento: laxantes. |
|
|
S.intestino irritable. Cuidados de enfermería
|
-Modificar estilo de vida: evitar alcohol, tabaco, estrés y otros.
-Mostrar hábitos alimentación adecuados: horario comidas regular, masticación lenta... -Realizar ejercicio para incrementar motilidad intestinal y reducir angustia. -Aporte líquidos adecuado, evitando ingerirlos con alimentos, para evitar distensión abdominal. -Registro datos Hª clínica. |
|
|
Diferencias Crohn y colitis ulcerosa
|
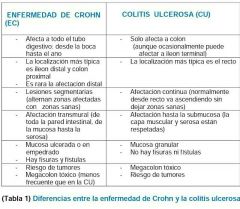
|
|
|
Asma. Factores relacionados
|
1. Antecedentes de atopia.
2. alergia. 3. fármacos. 4. esfuerzo e hiperventilación. 5. cambios atmosféricos. 6. asma profesional. 7. alteraciones emocionales. 8. infecciones respiratorias. |
8
|
|
Asma. Clínica
|
1. broncoespasmo reversible con tos, disnea y sibilancias: tríada clásica. posible paciente única manifestación tos escasamente productiva secreciones espesas de aspecto blanco y gelatinoso.
2. musculatura accesoria para respirar. 3. opresión caja torácica. 4. ansiedad creciente disnea aumenta. 5. manifestación muy intensa es el pulso paradójico. |
|
|
Atelectasia. Definición
|
Oclusión total de la luz bronquial con imposibilidad del paso de aire> ausencia de aire en los alveolos >consecuencia de la retención de secreciones o exudado que los colapsan disminución del volumen pulmonar. Según bronquio afectado: laminar, lobular, segmentaria o de todo el pulmón.
|